L'original de ce document émane de
l'Institut Pasteur ( www.pasteur.fr ) d'après les
informations de l'OMSLE SRAS
Première
maladie émergente du XXI° siècle
Le SRAS (syndrome respiratoire aigu sévère) est la
première maladie grave et transmissible à émerger en ce XXI° siècle. L'épidémie,
partie de Chine fin 2002, a éclaté au niveau mondial en 2003 faisant plus de 8000 cas et
près de 800 morts (voir plus loin: chronologie d'un serial killer).
Grâce à une mobilisation internationale sans précédent, motivée par l'alerte mondiale
déclenchée le 12 mars 2003 par l'OMS, l'épidémie a pu être endiguée par des mesures
d'isolement et de quarantaine. De même, l'agent causal du SRAS, un coronavirus totalement
inconnu, a pu être rapidement identifié.
La route des airs
Le SRAS, au départ nommé pneumopathie atypique, est
caractérisé par une fièvre élevée (>38°C), associée à un ou plusieurs
symptômes respiratoires : toux sèche, essoufflement, difficultés respiratoires.
D'autres symptômes peuvent être constatés comme des maux de tête, des douleurs
musculaires, des diarrhées et un malaise général. La durée d'incubation ne dépasse
généralement pas 10 jours. L'OMS considère que le taux de létalité global est de 15%
et peut dépasser 50% chez les personnes de plus de 65 ans. Le SRAS s'est vite avéré
être transmis d'homme à homme par des gouttelettes de salive contaminées. Il s'est
rapidement propagé le long des voies internationales de transport aérien, les flambées
les plus importantes s'étant concentrées dans les plaques tournantes du transport
aérien ou dans des zones à fortes densités de population. D'autres modes de
transmission sont probables, par des objets contaminés par exemple. L'épidémie survenue
dans un groupe d'immeubles (Amoy Gardens) à Hong Kong, où 66% des malades étaient
atteints de diarrhées contre 2 à 7% habituellement, a soulevé la possibilité d'une
transmission locale par le système d'évacuation des égouts.
Un virus inconnu
Le réseau de laboratoires (dont le Centre Collaborateur de
l'OMS pour la Recherche et la Référence sur les Virus Grippaux et les Autres Virus
Respiratoires au sein de l'Unité de Génétique Moléculaire des Virus Respiratoires à
l'Institut Pasteur) chargés par l'OMS de rechercher l'agent causal du SRAS et de mettre
au point un test diagnostique a découvert un virus totalement inconnu des scientifiques,
un coronavirus pas comme les autres. Ce genre de virus est généralement à l'origine
chez l'homme de rhumes sans gravité. Chez les animaux, il est responsable, entre autres,
d'infections pulmonaires ou intestinales. Le réservoir animal du coronavirus du SRAS est
activement recherché. Le virus a pour l'instant été trouvé chez nombre d'espèces
notamment chez la civette, animal sauvage vendu sur les marchés et consommés au sud de
la Chine.
De nombreuses questions restent posées face à ce nouveau
virus, contre lequel on ne dispose encore d'aucun traitement. Comment s'est effectué le
passage de l'animal à l'homme? Combien de temps subsiste-t-il dans l'environnement?
Pourquoi est-il si virulent? Etc. L'effort international se poursuit, y compris à
l'Institut Pasteur à Paris et au Centre de Recherche Université de Hong Kong-Pasteur.
CHRONOLOGIE D'UN SERIAL KILLER
(d'après OMS)
16 novembre 2002 : le premier cas de pneumopathie
atypique survient à Foshan City, dans la province de Guangdong en Chine, mais ne sera
identifié qu'en avril.
10 février 2003 : le bureau de l'OMS à Beijing reçoit une
alerte décrivant une curieuse maladie contagieuse qui a déjà tué plus de 100 personnes
dans la province de Guangdong en l'espace d'une semaine.
11 février : le ministère chinois de la santé annonce
officiellement une épidémie de syndrome respiratoire aigu ayant fait 300 cas et
provoqué 5 décès. Les analyses effectuées sont négatives pour le virus de la grippe.
21 février : un médecin de la province de Guandgong arrive
à Hong Kong et d'installe au 9ème étage de l'hôtel Métropole. Il avait précédemment
soigné des patients atteints de pneumopathie atypique avant de quitter la Chine
continentale; il est lui-même hospitalisé le lendemain de son arrivée à Hong Kong.
23 février : une touriste de 78 ans en provenance de Toronto
séjourne à l'hôtel Métropole. A son retour au Canada, elle se réunira en famille.
26 février : un homme d'affaire sino-américain est admis à
l'hôpital français de Hanoï : il avait voyagé dans la province de Guangdong et avait
séjourné au 9ème étage de l'hôtel Métropole à Hong Kong.
1er mars : Un premier membre du personnel de l'hôpital
français de Hanoï tombe malade de pneumopathie atypique et une femme de 26 ans est
admise dans un hôpital de Singapour : elle avait également fait un séjour à Hong Kong
au 9ème étage de l'hôtel Métropole.
4 mars : le docteur de Guangdong meurt de pneumopathie
atypique à Hong Kong.
5 mars : 5 membres de la famille de la touriste canadienne
tombent malades.
8 mars : Un homme d'affaire ayant voyagé dans la province de
Guangdong souffre de symptômes respiratoires et est hospitalisé à Taïwan.
10 mars : au moins 22 membres du personnel de l'hôpital
français de Hanoï sont atteints de pneumopathie atypique.
12 mars : Au moment où l'OMS lance une alerte mondiale, la
Cellule de lutte contre la Pandémie Grippale mise en place en France se réunit et prend
des décisions et informe les hôpitaux de la situation.
13 mars : l'OMS envoie une alerte d'urgence à ses
partenaires du GOARN (Global Alert Research Network, dont fait partie l'Institut Pasteur).
Pendant ce temps, en France, particulièrement exposée par le retour de médecins
français de l'hôpital français de Hanoi, le groupe de travail sur la pandémie grippale
met en place des protocoles pour rechercher, informer et suivre les médecins de retour de
Hanoi.
14 mars : Une mission diligentée par les Ministères des
Affaires Etrangères et de la Santé français envoie une mission de secours à l'hôpital
français de Hanoi composé de personnel du SAMU de France, de l'Hôpital Avicenne
(Bobigny) et de l'Institut Pasteur.
15 mars : l'OMS énonce des recommandations aux voyageurs,
elle nomme la maladie mystérieuse qui se dissémine par l'air et par les transports
internationaux SRAS pour "Syndrome Respiratoire Aigu Sévère", et la présente
comme une menace de santé mondiale.
16 mars : 150 cas suspects sont recensés à travers le
monde.
17 mars : l'OMS met en place un réseau de 11 laboratoires
(dont un à l'Institut Pasteur), dans le but de détecter l'agent en cause et de mettre au
point un test diagnostique fiable.
22 mars : 13 pays rapportent un total de 386 cas et 11 morts.
26 mars : la Chine déclare un total de 792 cas et 31 morts
dans la province de Guangdong entre le 16 novembre et le 28 février. Les données
officielles précédentes ne faisait état que de 305 cas et 5 morts pour cette
période…
27 mars : plusieurs laboratoires annoncent avoir identifié
un nouveau coronavirus comme agent causal du SRAS.
30 mars : les autorités de santé de Hong Kong annoncent que
213 résidents des immeubles de Amoy Garden ont été hospitalisés pour SRAS depuis le
début de l'épidémie. Ces immeubles seront placés en quarantaine.
2 avril : l'OMS émet l'appel le plus sévère jamais lancé
en termes de recommandations, conseillant aux personnes devant voyager vers Hong Kong et
la province de Guangdong de remettre leurs voyages; le total des cas déclarés dans le
monde passe la barre des 2000.
3 avril : une équipe de l'OMS arrive à Guangdong;
l'enquête permettra d'identifier le cas index de l'épidémie.
14 avril : le nombre de cas dans le monde dépasse les 3000.
16 avril : exactement un mois après son instauration, le
réseau de laboratoires de l'OMS confirme l'identification d'un nouveau coronavirus comme
agent causal du SRAS.
23 avril : l'OMS conseille de différer les voyages vers les
provinces de Beijing et Shanxi en Chine et vers Toronto au Canada; le nombre cumulé des
cas de SRAS est de 4288 et 251 morts.
28 avril : le Vietnam est le premier pays a être enlevé des
zones de transmission locale récente de SRAS, et donc à avoir contenu efficacement son
épidémie; la barre des 5000 cas dans le monde est dépassée.
30 avril : la Chine, avec 3460 cas sur un total de 5663,
compte désormais plus de cas à elle seule que l'ensemble des pays touchés.
2 mai : la barre des 6000 cas est franchie.
13 mai : un signe de fléchissement des épidémies dans les
régions qui restent affectées montre que le SRAS peut être maîtrisé.
22 mai : Toronto est de nouveau victime de cas groupés; la
barre des 8000 est franchie.
23 mai : les restrictions pour les voyages vers Hong Kong et
la province de Guandong sont levées; des chercheurs de Hong Kong et de Chine annoncent
avoir détecté le virus du SRAS chez des civettes, des animaux sauvages
traditionnellement consommés dans le sud de la Chine et vendus sur les marchés.
26 mai : Toronto est à nouveau dans la liste des pays de
transmission locale du SRAS.
27 mai : l'Assemblée Mondiale de la Santé adopte une
résolution sur le SRAS reconnaissant la sévérité de la menace posée par cette
nouvelle maladie et appelant tous les pays à rapporter leur cas rapidement et en toute
transparence.
31 mai : Singapour est retiré de la liste des zones de
transmission locale récente du SRAS.
12 juin : une équipe de l'OMS arrive à Beijing pour estimer
la situation du contrôle du SRAS en Chine.
13 juin : de nombreuses provinces chinoises sont retirées de
la liste des zones de transmission locale du SRAS.
17 juin : la première conférence internationale sur le SRAS
s'ouvre à Kuala Lumpur en Malaisie.
18 juin : l'épidémie mondiale entre dans son centième jour
tandis que le nombre de nouveaux cas se réduit à une poignée.
23 juin : Hong Kong est retiré de la liste des zones de
transmission locale récente du SRAS.
24 juin : les recommandations aux voyageurs sont levées pour
Beijing, dernière zone encore concernée par ces conseils; Beijing est également
supprimé de la liste des zones de transmission locale récente du SRAS.
2 juin : Toronto est supprimée de la liste des zones de
transmission locale récente du SRAS qui ne comprend plus que Taïwan.
5 juillet : Taïwan est retirée de la liste des zones de
transmission locale récente. La chaîne de transmission du SRAS d'homme à homme semble
désormais rompue; l'OMS considère que "la flambée mondiale de SRAS est
endiguée" mais précise : "la menace subsiste et les recherches doivent se
poursuivre".
Le bilan de l'épidémie est de plus de 8000 cas survenus
dans 27 pays, dont 774 décès.
Depuis, des chercheurs ont été contaminés au laboratoire
par le virus du SRAS, l'un à Singapour en septembre 2003, l'autre à Taïwan en décembre
2003. Un cas de SRAS indépendant de tout accident de laboratoire est par ailleurs survenu
chez un homme de 32 ans fin décembre dans la province de Guangdong au sud de la Chine et
a été confirmé par l'Organisation Mondiale de la Santé le 5 janvier 2004. Enfin, deux
scientifiques de l'Institut National de Virologie de Beijing en Chine ont développé un
SRAS fin mars et mi-avril 2004, et contaminé 7 autres personnes.
L'épidémie de SRAS en
France en 2003
Le Centre National de Référence pour les virus influenzae (Région Nord) également
Centre Collaborateur de l'OMS pour les Virus Grippaux et autres virus respiratoires de
l'Institut Pasteur qui sont associés à l'Unité de Génétique des Virus Respiratoires,
a été au centre du dispositif de surveillance du SRAS en France, en étroite liaison
avec le ministère de la Santé et l'Institut de Veille Sanitaire. Il a été chargé
d'analyser les prélèvements provenant des cas suspects. Le CNR de l'Institut Pasteur a
analysé au total plus de 1500 prélèvements provenant de 800 patients. En avril, il a
mis à disposition de 7 laboratoires français un test de détection du SRAS.
En France, si le nombre de cas suspects (plus de 400) a été élevé, au final seuls 7
cas probables ou avérés de SRAS (dont l'un est décédé) ont été enregistrés: chez
cinq de ces patients, la source de la contamination probable était liée à l'épidémie
survenue dans l'hôpital français de Hanoï; deux autres patients revenaient de Nankin,
en Chine.
Le CORONAVIRUS - COVID-19
Apparu en Chine, en décembre 2019, le Coronavirus s'est
répandu en Chine rapidement obligeant le gouvernement chinois de restreindre
les possibilités d'expansion du virus.
Le 8 mars 2020:
96 pays touchés 106 000 personnes contaminées 3600
personnes décédées dont 3070 en Chine
D'après l'INSEE
En ce qui concerne les mesures sanitaires pour lutter contre
l’épidémie, en dehors des confinements de la population, le port du masque
était généralisé en novembre 2020, lors du deuxième confinement, puisque
moins d’une personne sur dix déclarait ne pas porter de masque lorsqu’elle
sortait dans la rue. Une autre mesure est celle du dépistage des porteurs du
virus pour qu’ils puissent s’isoler. Toujours en novembre 2020, environ la
moitié des personnes contaminées étaient détectées à l’aide des tests
virologiques de dépistage. Fin août 2021, près de 60 % de la population
avait déjà réalisé au moins un test de dépistage depuis le début de
l’épidémie. Enfin, la vaccination, débutée fin décembre 2020, a couvert un
nombre rapidement croissant de personnes, en priorité les plus vulnérables.
Lors de la rentrée scolaire 2021, près de 50 millions de personnes avaient
déjà reçu au moins une dose de vaccin
Les hôpitaux débordés sont submergés par les malades. Les respirateurs qui
permettent aux malades de respirer un air plus riches en oxygène sont en
quantité insuffisante . Le personnel des hôpitaux sont mis à rude épreuve à
Paris le soir, des séances d'applaudissement se sont organisées
spontanément, les gens à leur fenêtre applaudissent ensemble les soignants.
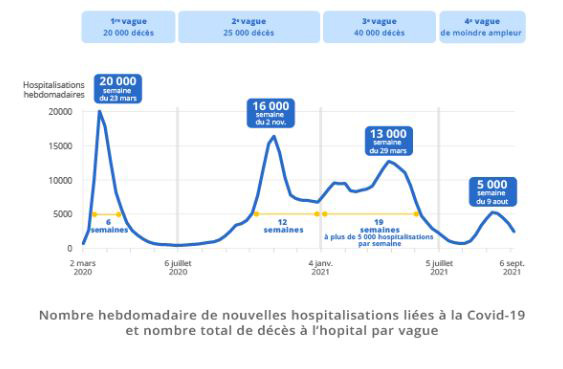
Entre mars 2020 et septembre 2021
460 000 personnes ont été hospitalisées et 116 000 en sont décédées
à l'hôpital ou en ehpad
https://www.insee.fr/fr/statistiques/5432509?sommaire=5435421
Extrême rapidité de la conception et de la mise en oeuvre du vaccin ARN
messager a surpris le monde entier.
Des chercheurs chinois avaient publié le code génétique du SARS-COV 2 le 11 janvier 2020
wLa société Moderna avait finalisé le code du vaccin ARNm dès le 13 janvier,
l’envoyait pour premier test aux National Institutes of Health (NIH) le
24 février et lançait, le 16 mars 2020, la phase 1 de son vaccin avec la
première injection à des humains à Seattle. Huit mois plus tard, le 16 novembre 2020,
Moderna annonçait le résultat, une
efficacité de plus de 95 % de sa phase 3. Pfizer
l’avait précédé d’une
semaine avec des résultats similaires et, le 2 décembre 2020, le Royaume-Uni
avait autorisé ce dernier vaccin.
Plus de 158 millions de doses de vaccins contre le Covid-19 ont été
administrées en France depuis fin 2020 et aucun des effets indésirables ne
remet en cause le rapport bénéfice risque de la vaccination.
L’impact des confinements et des autres mesures de restriction des contacts
sociaux, d’une part, des vaccins, d’autre part, a été chiffré dans une
nouvelle étude en France, sur la période entre mars 2020 et octobre 2021. Publiées
le 2 février dans la revue Epidemics,
ces estimations confirment l’ampleur de l’efficacité de ces deux boucliers
sanitaires déployés contre le Covid-19
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9558088/
NCBI: National center for biotechnology
information
Dans le monde: La pandémie de Covid-19 a touché 676,6 millions
de personnes dans le monde et a fait au moins 6,9 millions
de morts< selon les données compilées par l’université américaine Johns-Hopkins.
Décès dans le monde : 6947 192 décès jusqu'au 28/06/2023 dont 2 243 097 en Europe.
Cas dans le monde 767 518 723 cas confirmés jusqu'au 28/06/2023 dont 275 686 519
en Europe.
Décès dans le monde 6 947 192 dont 2 243 917 en Europe. |
